Evidências iniciais: GLP-1 na neurodegeneração
Os hormônios do tipo incretinas, como o peptídeo semelhante ao glucagon 1 (GLP-1),
são mais conhecidos pelos efeitos relacionados aos mecanismos de fome e saciedade, metabolismo da glicose e secreção de insulina. Entretanto, cientistas vêm extensivamente pesquisando seus efeitos na saúde cerebral e ações anti-inflamatórias e neuroprotetoras já foram constatadas.
As evidências pré-clínicas se mostram sólidas para prevenção e tratamento, ao passo que estudos em humanos ainda estão em fases iniciais, mas os resultados são promissores e representam uma área de grande interesse: tratar, prevenir e retardar o avanço dessas condições, marcadas principalmente pela neuroinflamação.
Neuroinflamação e doenças neurodegenerativas
A neuroinflamação crônica é uma característica das doenças neurodegenerativas, como a doença de Alzheimer (DA) e a doença de Parkinson (DP), prejudicando a neuroplasticidade e a cognição, danificando neurônios e contribuindo para o surgimento e a progressão dessas condições. A neuroinflamação pode exacerbar distúrbios neurodegenerativos, assim como aumentar ainda mais a neuroinflamação, criando um ciclo vicioso.
A DA é o distúrbio neurodegenerativo mais comum, identificado pelo acúmulo de placas de β-amiloide e emaranhados de tau neurofibrilares, que se formam quando a proteína tau se torna hiperfosforilada. A exposição da micróglia a essas placas aumenta a produção de citocinas inflamatórias, agravando ainda mais a doença e contribuindo para a sua sintomatologia.
O segundo distúrbio mais comum é a DP, que além da neuroinflamação, apresenta degeneração dopaminérgica na região da substância negra. No cérebro com DP, níveis aumentados de citocinas inflamatórias, ativação da micróglia, estresse oxidativo e α-sinucleína indicam a neuroinflamação.
Neuroinflamação e resistência à insulina
O aumento da inflamação e do risco dessas condições têm sido associados ao
diabetes mellitus tipo 2 (DM2) e à resistência à insulina (RI): no cérebro, a RI aumenta a neuroinflamação, pois ao produzir níveis cronicamente altos de glicemia e desequilibrar os lipídios sanguíneos, a barreira hematoencefálica (BHE) pode ter sua permeabilidade aumentada. Esse processo pode ativar a micróglia, ativando cascatas neuroinflamatórias que aumentam ainda mais a sua permeabilidade, o que também aumenta a inflamação.
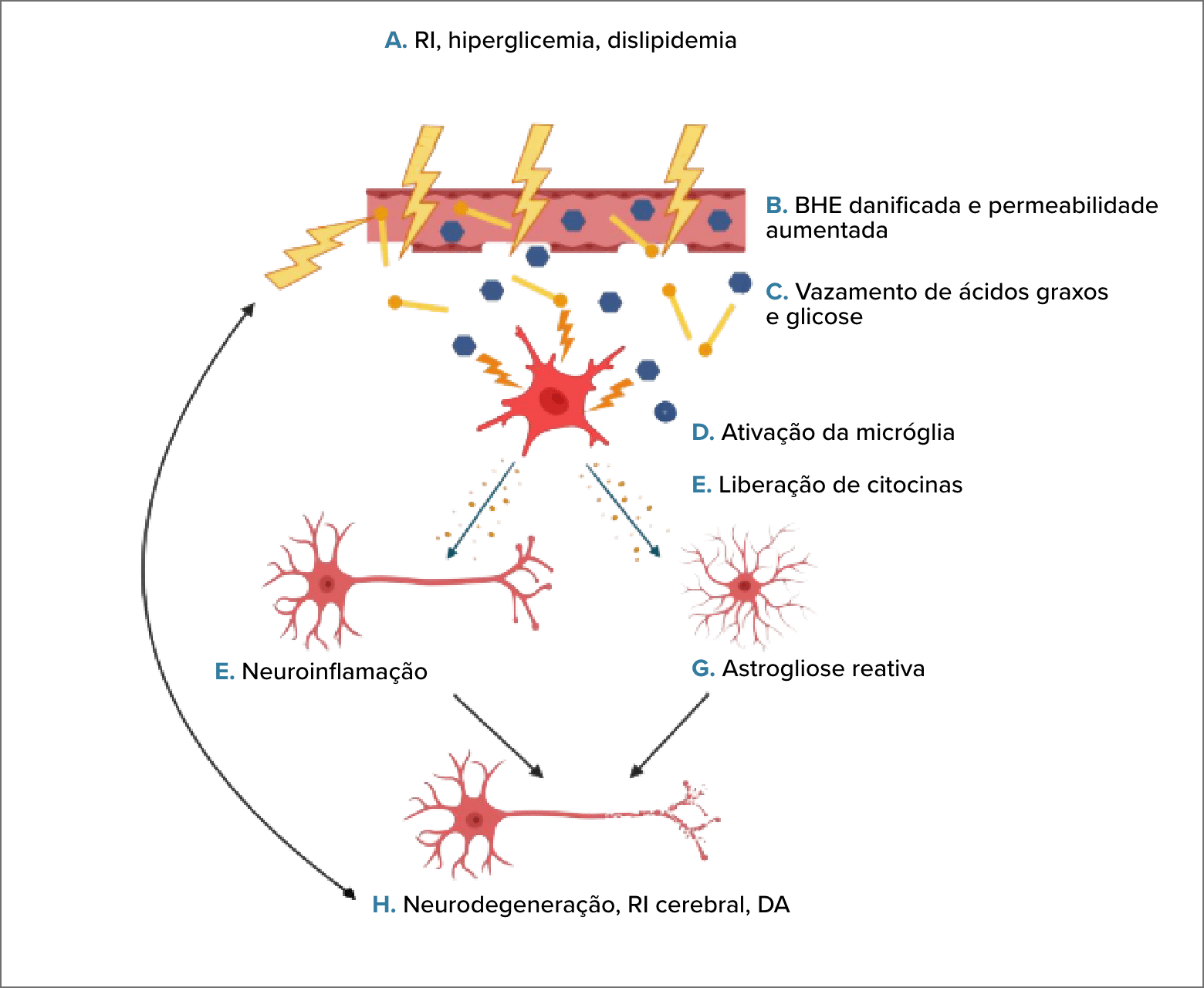
Interações entre RI, neuroinflamação e doenças neurodegenerativas. Níveis elevados de açúcar no sangue e dislipidemia são consequências da RI (A), que podem danificar e aumentar a permeabilidade da BHE (B). O dano à BHE resulta na infiltração do cérebro com ácidos graxos livres e excesso de glicose (C), ativando assim a micróglia em um estado pró-inflamatório (D). Essas micróglias ativadas liberam citocinas (E) que estimulam a neuroinflamação (F) e a astrogliose reativa (G). A neuroinflamação crônica alimenta o desenvolvimento da RI cerebral, a neurodegeneração e a progressão da DA (H) (Kopp et al., 2022).
Porém a RI no cérebro pode ocorrer na DA mesmo sem a presença de DM2, conforme indicado pela redução de insulina e pelas respostas do fator de crescimento semelhante à insulina-1 (IGF-1) em pacientes com DA e sem DM2.
O papel do GLP-1
Receptores de incretinas, como os do GLP-1 (GLP-1R), estão presentes no cérebro e associados à regulação periférica da insulina pelo aumento do controle dos comportamentos alimentares. A sinalização do GLP-1R no hipocampo e no hipotálamo melhora a função da memória e está adicionalmente ligada à redução do apetite e à regulação da ingestão de alimentos.
Além dos efeitos no peso e no DM, os análogos de GLP-1 têm sido .associados a propriedades anti-inflamatórias, neurotróficas e neuroprotetoras em pesquisas pré-clínicas. Pacientes com DP já apresentaram expressão reduzida de receptores de insulina em neurônios (dados post-mortem), e células de neuroblastoma humano SH-SY5Y (linhagem celular utilizada para estudar doenças neurodegenerativas) tratadas com GLP-1 tiveram aumento da expressão de fatores antiapoptóticos.
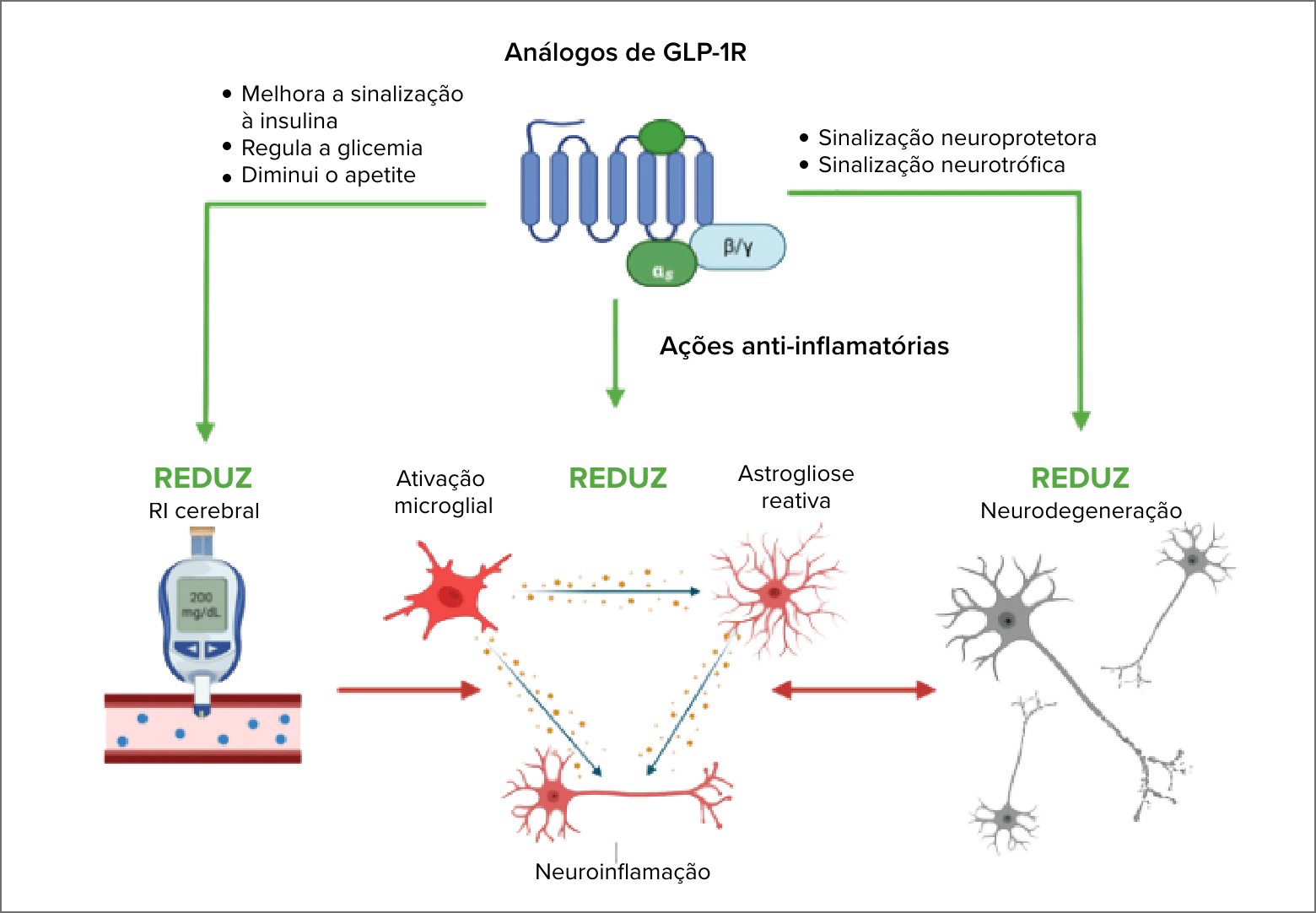
Possíveis mecanismos dos análogos de GLP-1 na saúde cerebral (Kopp et al., 2022).
Apesar de a maioria das evidências ainda serem pré-clínicas, feitas com células e com animais, alguns ensaios clínicos já investigaram o papel de incretinas na doença de Parkinson e Alzheimer em voluntários humanos. Confira:
Doença de Parkinson
Um ensaio clínico randomizado, duplo-cego e controlado por placebo foi realizado para investigar os efeitos da exenatida na doença de Parkinson (DP). Durante 48 semanas, 60 pacientes receberam injeções subcutâneas de 2mg do análogo de GLP-1 ou placebo, seguido por um período de washout de 12 semanas.
Após 60 semanas, as pontuações sem medicação na parte 3 (exame motor) do Movement Disorders Society Unified Parkinson’s Disease Rating Scale (MDS-UPDRS), escala utilizada para medir a gravidade e progressão da DP, melhoraram em 1,0 ponto no grupo experimental e pioraram 2,1 pontos no grupo placebo, uma diferença média ajustada de -3,5 pontos (-6,7 a -0,3; p = 0,0318).
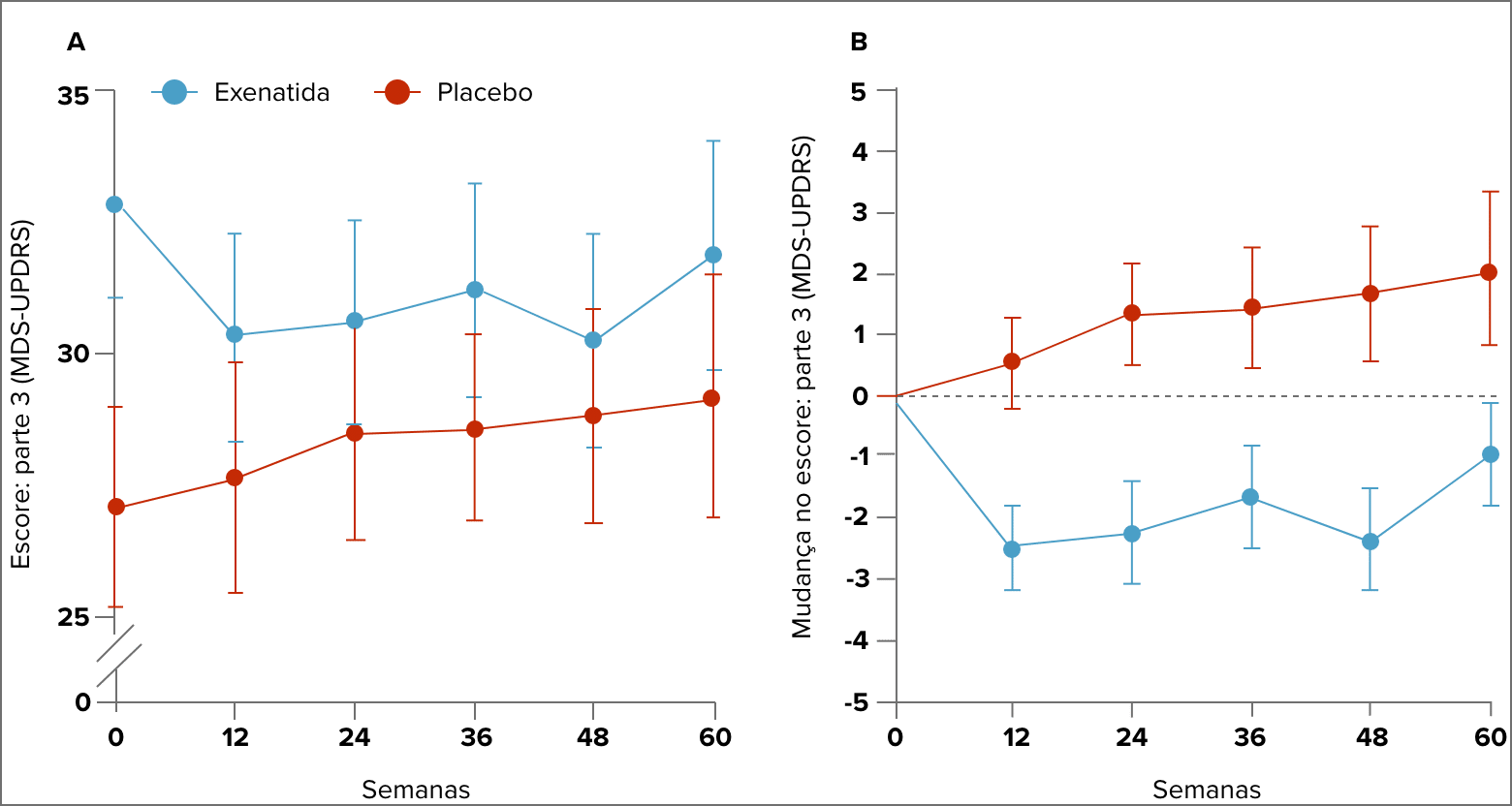
Pontuações da Parte 3 do MDS-UPDRS (A) e alterações nas pontuações da Parte 3 do MDS-UPDRS (B), por consulta de estudo. Os dados são médias para o estado sem medicação. As barras de erro representam o erro padrão da média (Athauda et al., 2017).
Pelo exame de imagem DaTscan, observou-se regiões cerebrais com declínios em ambos
os grupos. Entretanto, os contrastes sugeriram uma taxa reduzida de declínio no grupo exenatida em comparação ao placebo no putâmen direito e esquerdo e caudato direito.
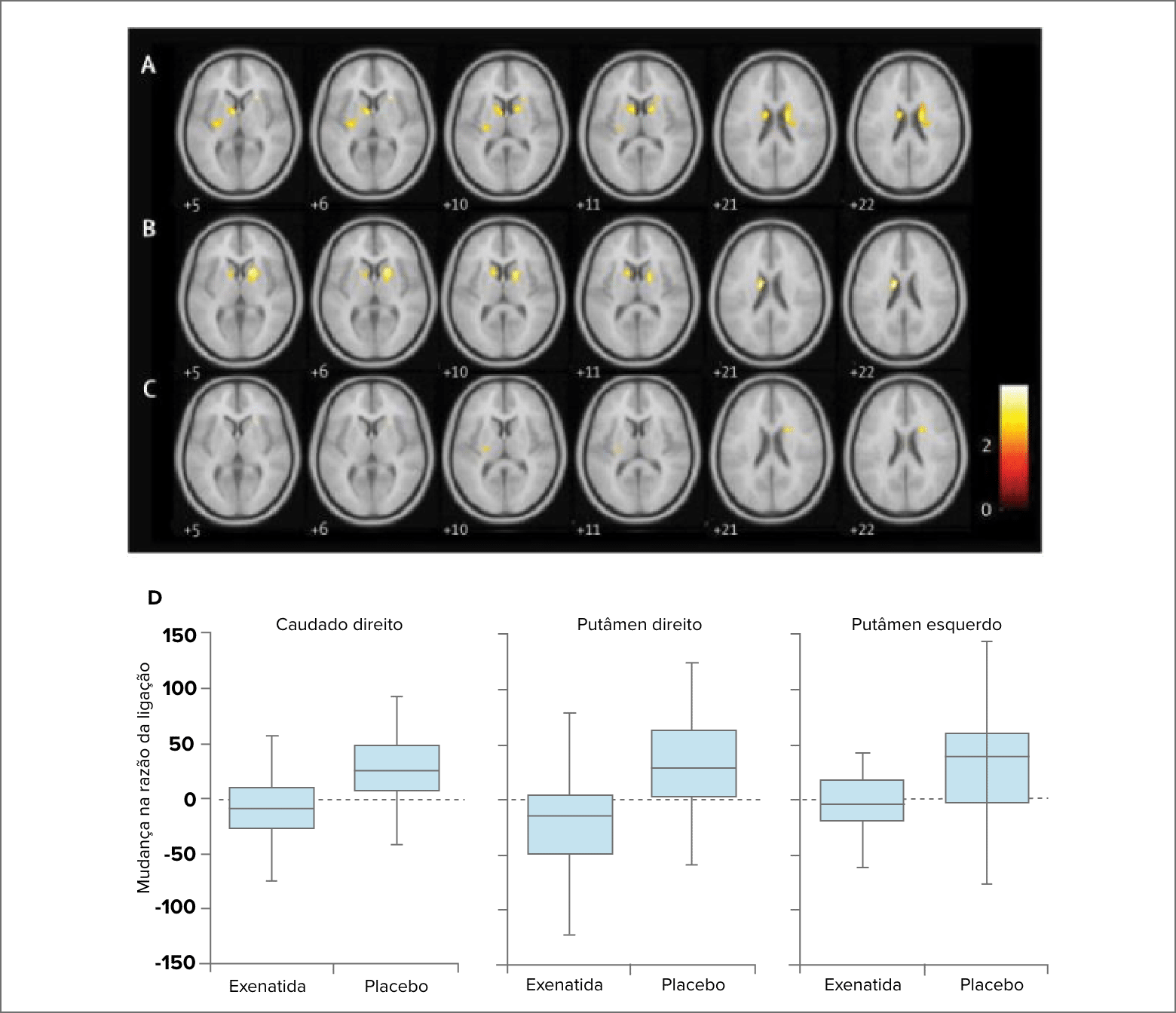
(A) Grupo placebo: ligação reduzida de DaTscan no caudado esquerdo, caudado direito e putâmen esquerdo. (B) Grupo exenatida: ligação reduzida de DaTscan no caudado esquerdo e caudado direito. (C) Clusters significativos derivados do primeiro nível de análise usado para fazer uma ANCOVA entre os grupos placebo e exenatida mostrando uma taxa reduzida de declínio no caudado direito, putâmen esquerdo e putâmen direito. (D) Boxplots de mudança média na razão de ligação de DaTscan para o volume de interesse relevante. Instituto Neurológico de Montreal de espaço padronizado são mostrados em cada fatia; as barras de erro representam 1,5 vezes o IQR. ANCOVA = análise de covariância. DaTscan = [123I]FP-CIT TC de emissão de fóton único (Athauda et al., 2017).
Uma vez que análogos de GLP-1 podem promover a perda de peso, os pesquisadores analisaram a sua variação ao longo do estudo e, apesar da perda média de 2,6kg no grupo experimental (vs -0,6kg no grupo placebo), não houve correlação significativa entre o grau de perda de peso e a alteração no desfecho primário do estudo (ρ = 0,30; p = 0,0986), indicando que os efeitos observados no grupo que recebeu a exenatida provavelmente não ocorreram pela perda de peso.
A substância mostrou potencial de atravessar a barreira hematoencefálica e acessar o líquido cefalorraquidiano em concentrações equivalentes àquelas encontradas em estudos com animais, mostrando efeitos positivos e persistentes nas pontuações motoras sem medicação. No entanto, não foram observadas diferenças significativas nas pontuações nas partes 1 a 4 da MDS-UPDRS (no estado sob medicação) ou nas avaliações de cognição, humor, discinesia, sintomas não motores ou qualidade de vida.
Utilizando esses dados, o mesmo grupo de pesquisa realizou uma análise post hoc para explorar os efeitos da exenatida em sintomas não motores. Apesar de alguns resultados não atingirem a significância estatística, foi verificado que comparado ao placebo, os pacientes que utilizaram o análogo de GLP-1 semanalmente tiveram maiores melhorias nos domínios individuais que avaliam humor/depressão após 60 semanas:
- Domínio “humor/apatia” do NMSS (Non-Motor Symptoms Scale): -3,3 pontos (IC95%: -6,2 a -0,4), p = 0,026;
- Pontuação “humor” (Q1.3 + Q1.4 da Parte 1 do MDS-UPDRS): -0,3 pontos (IC95%: -0,6 a -0,1),
- Tendência de melhora no escore total do MADRS (Montgomery and Asberg Depression Rating Scale): -1,7 pontos (IC95%: -3,6 a 0,2), p = 0,071;
- Domínio “bem-estar emocional” do PDQ-39 (The 39 item Parkinson’s Disease Questionnaire): +5,7 pontos (IC95%: -11,3 a -0,1), p = 0,047.
A proporção de pacientes relatando sintomas depressivos no grupo placebo aumentou em 7%, enquanto diminuiu em 17% no grupo exenatida em 48 semanas. Os indivíduos tratados com a substância tiveram 4,8 vezes (IC95%: 26,3 a 0,88) menos chances de apresentar depressão do que aqueles tratados com placebo (p = 0,07).
Além disso, no grupo placebo, a porcentagem de pacientes relatando apatia aumentou em 18%, enquanto no grupo experimental houve diminuição de 4% em 48 semanas. Houve chances 5,2 vezes (IC95%: 26,8 a 0,95) menores de apresentar apatia no grupo experimental (p = 0,056).
O comprometimento cognitivo leve (MCI) não alterou no grupo placebo em 48 semanas, mas diminuiu em 13% no grupo experimental. Pacientes tratados com exenatida apresentaram uma probabilidade 3,7 vezes (IC 95% 27,0 a 0,51) menor de apresentar MCI em 48 semanas em comparação com o placebo (p = 0,198).
Os autores defendem que estudos anteriores demonstraram que uma mudança >2,62 pontos em “humor/apatia” (NMSS) e de 4,2 pontos em “bem-estar emocional” (PDQ-39) já é clinicamente importante, sugerindo que, se confirmadas, essas mudanças conferidas pela exenatida estão na faixa que seria significativa para os pacientes.
Os efeitos de análogos de GLP-1 na DP seriam explicados pelos seus efeitos neuroprotetores, conforme observado extensivamente em estudos pré-clínicos, como diminuição da inflamação, biogênese mitocondrial, neurogênese e restauração da sinalização neuronal da insulina. Além disso, receptores de GLP-1 são encontrados em várias regiões cerebrais que estão implicadas na fisiopatologia da depressão/disfunção emocional na DP, e foi observado em animais que a sua estimulação pode afetar a sinalização da serotonina na amígdala. Estudos pré-clínicos também sugerem que a exenatida pode normalizar a função dopaminérgica em roedores lesionados.
Doença de Alzheimer
Um estudo piloto duplo-cego, randomizado e controlado por placebo avaliou a segurança e a tolerabilidade da exenatida, e explorou as respostas ao tratamento para resultados clínicos, cognitivos e de biomarcadores da doença de Alzheimer (DA) inicial. Indivíduos mais velhos e com alta probabilidade de DA (n=18) receberam placebo ou exenatida (iniciando com 5mcg e atingindo valor pleno de 10mcg) duas vezes ao dia durante 18 meses.
A substância foi segura e bem tolerada, apresentando uma incidência esperadamente maior de náuseas e diminuição do apetite em comparação ao placebo, além de redução da glicose e do GLP-1 durante os Testes Orais de Tolerância à Glicose. Não houve diferenças significativas em medidas clínicas e cognitivas, espessura e volume cortical em ressonância magnética ou biomarcadores do LCR, plasma e vesículas extracelulares neuronais plasmáticas (VE), exceto por uma redução de Aβ (beta-amiloide) 42.
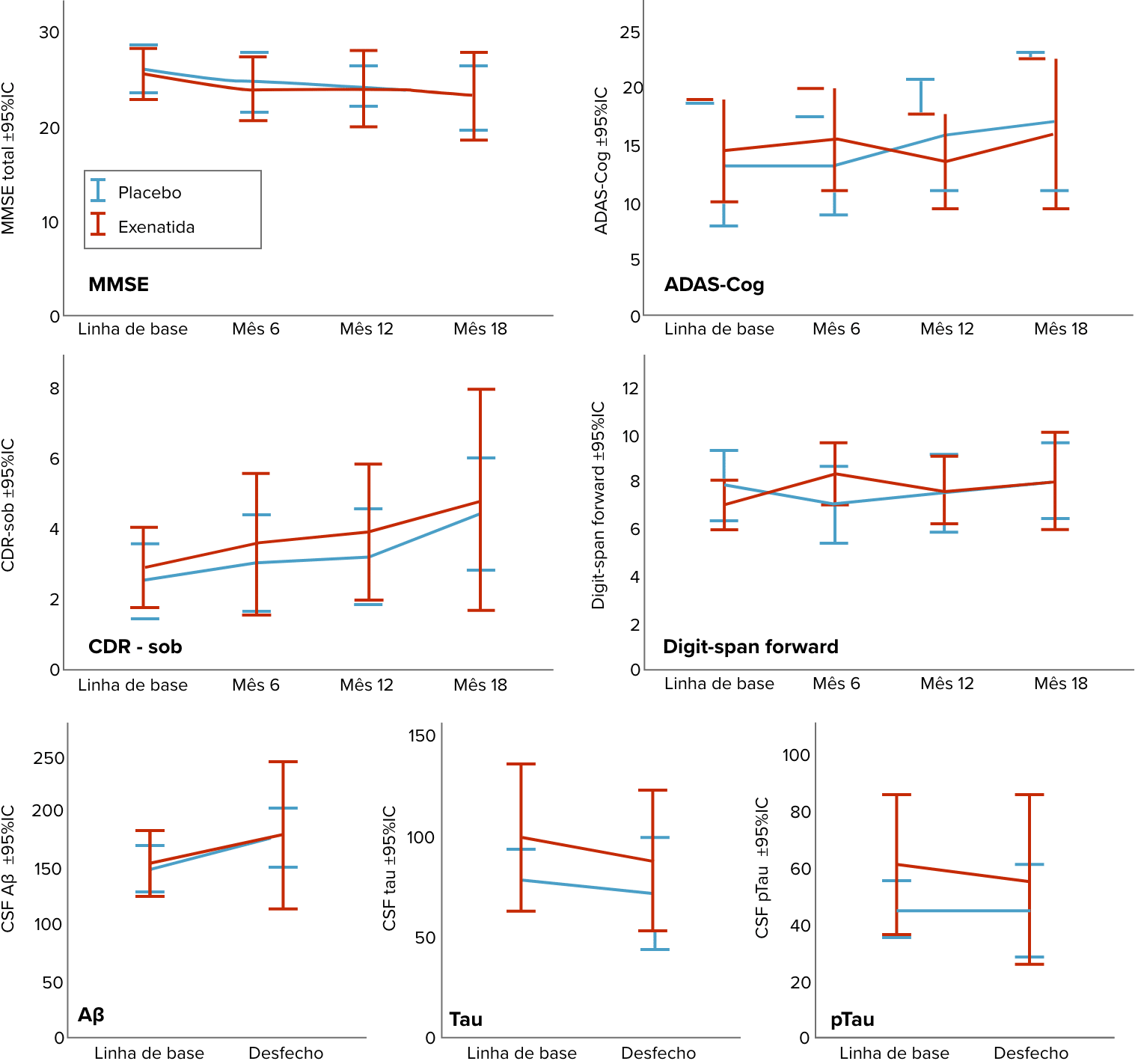
Gráficos de linhas médias com intervalos de confiança de 95% exibindo os resultados longitudinais para o total do Mini-exame do Estado Mental (MEEM), o total da Escala de Avaliação da Doença de Alzheimer-cognitiva (ADAS-Cog), a soma das caixas da Classificação Clínica de Demência (CDR), o escore de Digit-span forward, a beta-amiloide no LCR, a tau total no LCR e a p181-tau no LCR. As linhas azuis indicam placebo e as vermelhas indicam exenatida (Mullins et al., 2019).
A diminuição dos níveis de Aβ 42 em VE plasmáticos sugere diminuição na intensidade da amiloidose cerebral, uma das características centrais da DA. Entretanto, os autores ressaltam que devido ao pequeno número de participantes, ao encerramento precoce da pesquisa e às evidências serem iniciais, mais estudos são necessários para confirmar esses achados.
Outro estudo randomizado, duplo-cego e controlado por placebo realizado com 38 pacientes diagnosticados com DA avaliou os efeitos da administração de liraglutida por 26 semanas (iniciando com 0,6mg/dia até atingir 1,8mg/dia) na captação de glicose cerebral (CMRglc), deposição fibrilar de Aβ e cognição.
Ao final do experimento, houve aumento numérico, mas estatisticamente não significativo, da CMRglc nos pacientes tratados com o análogo de GLP-1. Reduções na captação cerebral de glicose geralmente correlacionam-se com declínio cognitivo em pacientes com DA. Os autores destacam que esse resultado pode sugerir que o tratamento impediu o declínio desse indicador que reflete comprometimento cognitivo, disfunção sináptica e progressão da doença.
Apesar de não encontrarem efeitos para o desfecho primário, os pesquisadores observaram efeito significativo da liraglutida sobre o acúmulo de Aβ, mesmo que o número analisado (n = 14) tenha atingido o obtido pelo cálculo de potência (n = 16), levantando cautela na interpretação dos mesmos.
Por fim, o tamanho da coorte, a duração do estudo e o estágio avançado da DA na amostra associados à randomização desigual quanto à duração da doença pode ter levado a uma subestimação dos efeitos do tratamento, o que requer mais estudos adicionais.
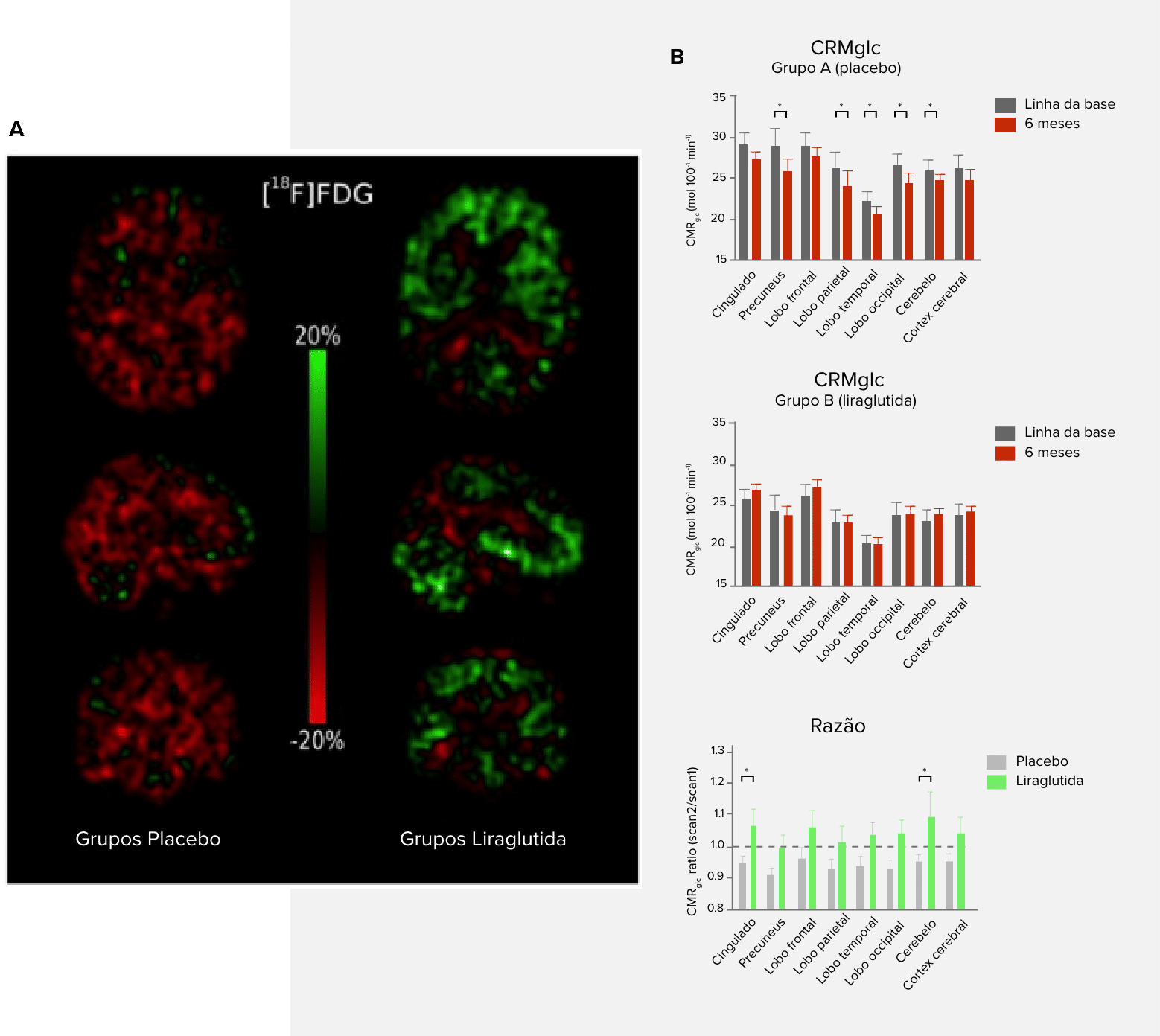
(A) Alteração percentual na taxa metabólica cerebral para glicose (CMR glc) entre o exame basal e o acompanhamento de
6 meses. (B) Taxa metabólica cerebral para captação de glicose (CMR glc) no córtex cingulado, pré-cúneo, lobos frontal, parietal, temporal e occipital, cerebelo e córtex cerebral no início do estudo e na proporção da sessão 2/1 no grupo placebo e no grupo liraglutida. *P < 0,05 (Geijl et al., 2016).
Em conclusão, os achados iniciais em humanos se mostram promissores e as pesquisas pré-clínicas mostram resultados mais consistentes acerca do papel do GLP-1 e seus análogos na fisiopatologia e sintomatologia de doenças neurodegenerativas, principalmente DP e DA. Futuros ensaios clínicos com amostras maiores e tempo de acompanhamento mais longo são aguardados para confirmar as hipóteses dos pesquisadores.
No contexto atual do aumento do uso de análogos de GLP-1 com foco principal na perda de peso, o Essentia Group criou o GLP-1 Support Nutrition, uma plataforma que fornece informações de suporte nutricional com embasamento científico para prescritores e pacientes antes, durante e depois do tratamento.
IMPORTANTE
Este material é de apoio técnico para prescritores e é proibida a sua divulgação para consumidores, nos termos do item 5.14 da RDC 67/2007.
Conteúdos relacionados
ATHAUDA, Dilan et al. Exenatide once weekly versus placebo in Parkinson’s disease: a randomised, double-blind, placebo-controlled trial. The Lancet, v. 390, n. 10103, p. 1664-1675, 2017.
ATHAUDA, Dilan et al. What Effects Might Exenatide have on Non-Motor Symptoms in Parkinson’s Disease: a post hoc analysis. Journal Of Parkinson’S Disease, v. 8, n. 2, p. 247-258, 2018.
GEJL, Michael et al. In Alzheimer’s Disease, 6-Month Treatment with GLP-1 Analog Prevents Decline of Brain Glucose Metabolism: randomized, placebo-controlled, double-blind clinical trial. Frontiers In Aging Neuroscience, v. 8, 2016.
KOPP, Katherine O. et al. Glucagon-like peptide-1 (GLP-1) receptor agonists and neuroinflammation: implications for neurodegenerative disease treatment. Pharmacological Research, v. 186, 2022.
LERCHE, Susanne et al. Glucagon-Like Peptide-1 Inhibits Blood-Brain Glucose Transfer in Humans. Diabetes, v. 57, n. 2, p. 325-331, 2008.
LI, Qiang et al. Activation of Glucagon‐Like Peptide‐1 Receptor Ameliorates Cognitive Decline in Type 2 Diabetes Mellitus Through a Metabolism‐Independent Pathway. Journal Of The American Heart Association, v. 10, n. 14, 2021.
MULLINS, Roger J. et al. A Pilot Study of Exenatide Actions in Alzheimer’s Disease. Current Alzheimer Research, v. 16, n. 8, p. 741-752, 2019.
NOWELL, Joseph et al. Antidiabetic agents as a novel treatment for Alzheimer’s and Parkinson’s disease. Ageing Research Reviews, v. 89, 2023.








Comentários