Ferro e Síndrome das Pernas Inquietas
Síndrome das Pernas Inquietas
A síndrome das pernas inquietas (SPI), ou doença de Willis-Ekbom (WEK), é um distúrbio sensório-motor caracterizado por uma vontade irresistível de mover as pernas, com piora desses sintomas à noite. A prevalência varia de acordo com a população estudada, podendo atingir até 15%, e cerca de 1 a 3% apresenta sintomas mais graves e frequentes.
Critérios diagnósticos
Os critérios diagnósticos mais utilizados são propostos pelo National Institutes of Health (NIH) e são:
- Vontade de mover as pernas, geralmente acompanhada ou causada por sensações desconfortáveis ou desagradáveis nas pernas;
- A vontade de mover as pernas e quaisquer sensações desagradáveis que as acompanham começam ou pioram durante períodos de repouso ou inatividade, como deitar ou sentar;
- A vontade de mover as pernas e quaisquer sensações desagradáveis que as acompanham são parcialmente ou aliviadas pelo movimento, como caminhar ou alongar-se, pelo menos enquanto a atividade continua;
- A vontade de mover as pernas e quaisquer sensações desagradáveis que as acompanham durante o repouso ou inatividade são piores à noite do que durante o dia.
Estima-se que a prevalência aumente com a idade, sugerindo que um processo neurodegenerativo pode estar associado à patogênese. Ainda, um possível papel hormonal também é estudado, visto que a prevalência em mulheres é duas vezes maior do que em homens. Em gestantes, a prevalência costuma ser maior do que na população em geral, principalmente no terceiro trimestre, com tendência de remissão após o parto.
Tipos e causas
A SPI pode ser primária ou secundária. Os casos idiopáticos, classificados como primários, geralmente têm grande componente genético, pois 40-90% dos indivíduos apresentam histórico familiar da condição. Já os casos secundários comumente têm início após os 40 anos, e estão associados a distúrbios neurológicos, deficiência de ferro, gravidez ou insuficiência renal crônica. A depender da idade de início, a SPI pode ser precoce – antes dos 45 anos – ou tardia – após a mesma idade, sendo que essa última costuma apresentar um curso clínico progressivo crônico com quadros mais graves.
As três principais causas secundárias – gravidez, deficiência de ferro (DF) e doença renal crônica – têm em comum o comprometimento da suficiência de ferro e, não raro, quando a deficiência de ferro é corrigida, os sintomas apresentam melhora. Entenda um pouco mais acerca das prováveis
Relação com o ferro
A SPI tem como característica a disfunção no sistema de dopamina, de modo que a terapia medicamentosa com agonistas dopaminérgicos é comum e costuma diminuir os sintomas. Nesse sentido, uma das principais teorias acerca do papel do ferro na SPI envolve a desregulação do sistema dopaminérgico. O ferro é um cofator para a tirosina hidroxilase, que converte tirosina em dopamina, e a deficiência do mineral está associada a níveis reduzidos de dopamina extracelular no sistema nervoso central (SNC).
Ferro cerebral e SPI
Estudos de autópsia, do líquido cefalorraquidiano e de neuroimagem documentaram baixos níveis de ferro no sistema nervoso central de pacientes com SPI, além de distribuição anormal do ferro em células gliais, sugerindo comprometimento da disponibilidade do mineral para os neurônios.
Em ratos, a deficiência de ferro resultou em redução de até 50% do ferro cerebral em comparação aos controles, com aumento da transferrina e redução da ferritina. Também houve diminuição dos receptores de dopamina D1 e D2 no estriado, e a densidade de D2 correlacionou-se positivamente com o ferro estriatal (r=0,91). Dessa forma, haveria diminuição do feedback negativo e aumento anormal na produção do hormônio.
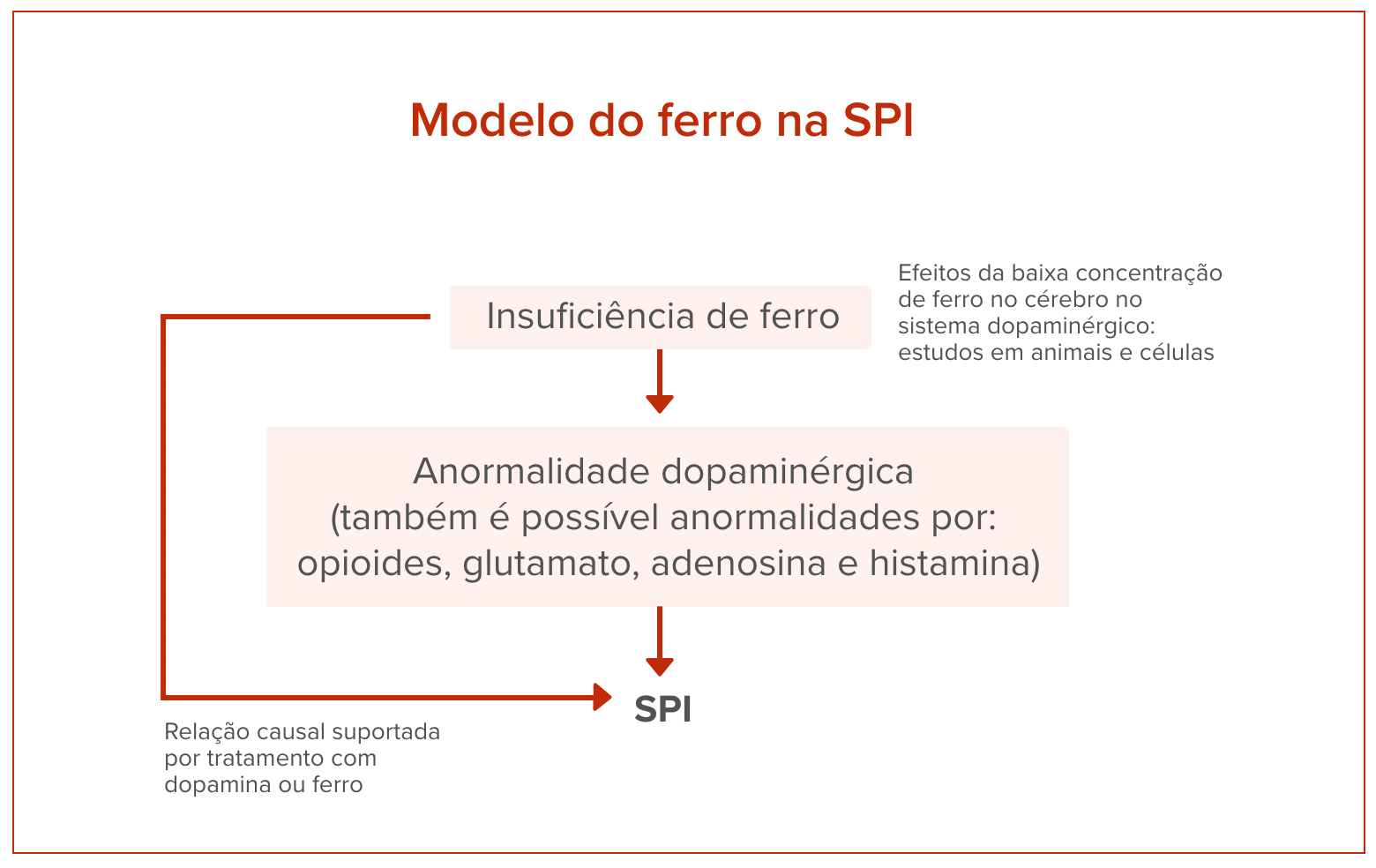
O modelo de ferro da SPI. A identificação cerebral cria uma anormalidade no sistema dopaminérgico que produz os sintomas da SPI. A identificação cerebral também pode criar anormalidades em outros sistemas neurotransmissores/neuromoduladores, como opioides, glutamato, histamina e adenosina, que também podem produzir alguns dos sintomas da SPI. Esse modelo não limita os efeitos a nenhuma região cerebral específica, embora os efeitos possam ser mais facilmente detectados em alguns sistemas maiores e mais estudados (por exemplo, sistema nigroestriatal para dopamina).
Pesquisas correlacionam os níveis de ferritina sérica e a gravidade da condição. Mesmo pacientes com ferritina sérica normal podem apresentar déficit específico de ferro no SNC. Entretanto, já foi encontrada correlação entre a concentração de ferro em áreas nigroestriatais e a gravidade da SPI.
O reconhecimento da SPI como um distúrbio do SNC e a forte ligação entre o estado do ferro periférico e os sintomas da SPI apoia o seguinte: a SPI apresenta tanto uma redução no ferro cerebral quanto uma capacidade prejudicada de captar ferro do sangue periférico. Esse déficit pode ser decorrente de problemas no transporte até o cérebro, na retenção cerebral de ferro ou em ambos.
Um estudo verificou que 42,3% dos pacientes com SPI sem anemia tinham deficiência de ferro, e tinham tendência a maior risco de cansaço ou sonolência durante o dia em comparação aos pacientes com SPI e sem DF. As mulheres eram mais suscetíveis à DF, com risco relativo de 5,51 (p<0,00001). Esses resultados evidenciam a alta prevalência de deficiência de ferro sem anemia, especialmente em indivíduos com SPI e mulheres.
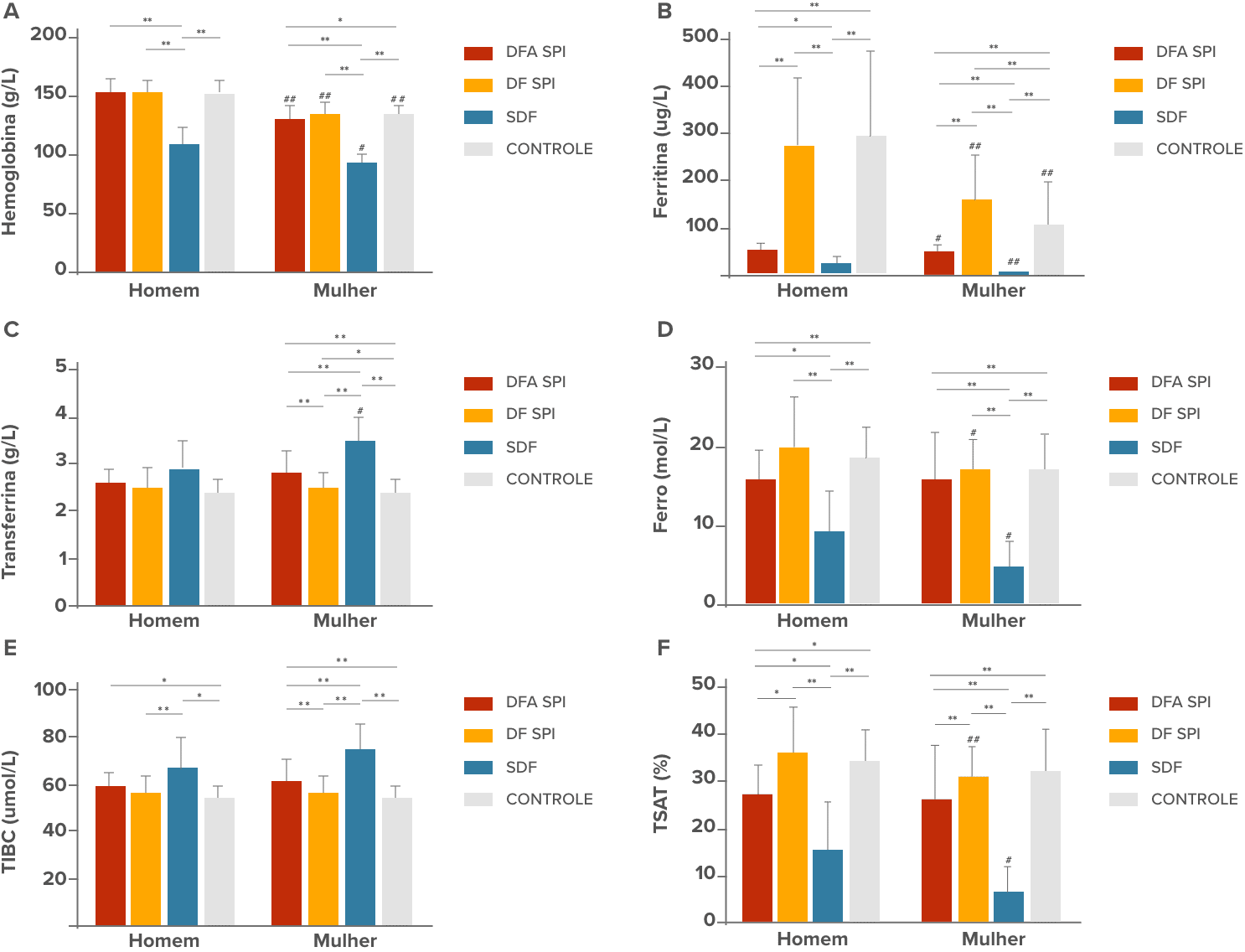
Parâmetros hematológicos e de ferro por grupo e gênero (A) Hemoglobina. (B) Ferritina. (C) Transferrina. (D) Ferro. (E) TIBC. (F) TSAT. ** P < 0,01, * P < 0,05, teste de Kruskal-Wallis e teste post-hoc de Mann-Whitney. ## P < 0,01, # P < 0,05, teste U de Mann-Whitney . Dados comparados entre homens e mulheres em cada grupo de IDNA RLS, NID RLS, IDA RLS e controles. A deficiência de ferro foi definida como nível de ferritina < 75 μg/L, ou ferritina 75 μg/L, porém TSAT < 20%. DFA, anemia ferropriva; DF, deficiência de ferro sem anemia; SDF, sem deficiência de ferro; SPI, síndrome das pernas inquietas; TIBC, capacidade total de ligação de ferro; TSAT, saturação de transferrina.
Terapia de ferro oral
Um dos primeiros estudos acerca dos benefícios da reposição de ferro em indivíduos com SPI e ferritina baixa/normal (15-75 ng/ml) foi um piloto realizado em 2009, no qual o placebo ou terapia oral com ferro foram administradas por 12 semanas. Ao final da intervenção, as pontuações da gravidade da condição, medidas com a International Restless Legs Scale (IRLS), mudaram significativamente entre os grupos, e os níveis de ferritina aumentaram mais no grupo experimental. Também houve tendência não significativa à melhora da qualidade de vida nos pacientes tratados (p = 0,07).
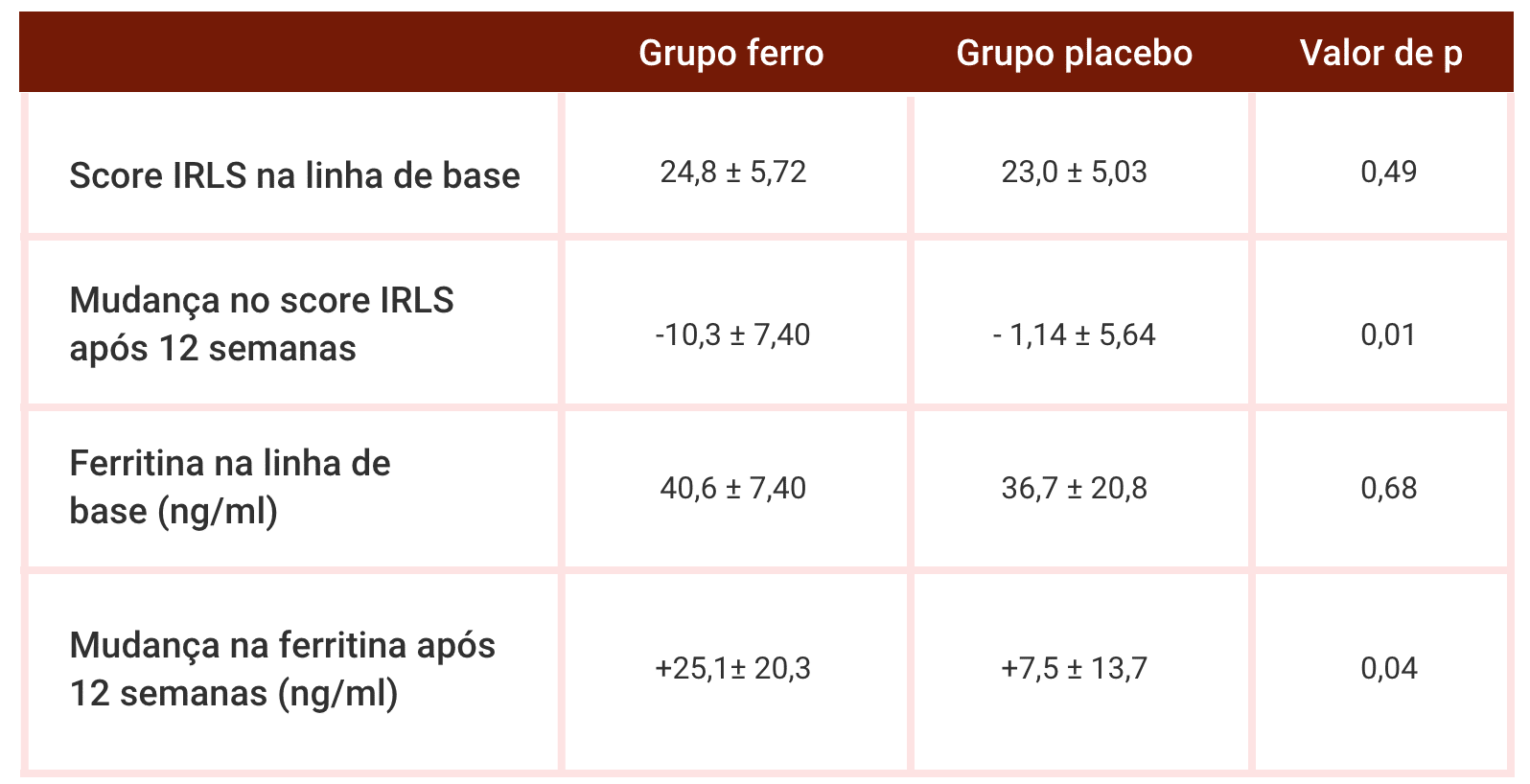
Valores na linha de base e mudança após 12 semanas de tratamento ou placebo. Score IRLS apresentado em média~desvio padrão (Wang at al., 2009).
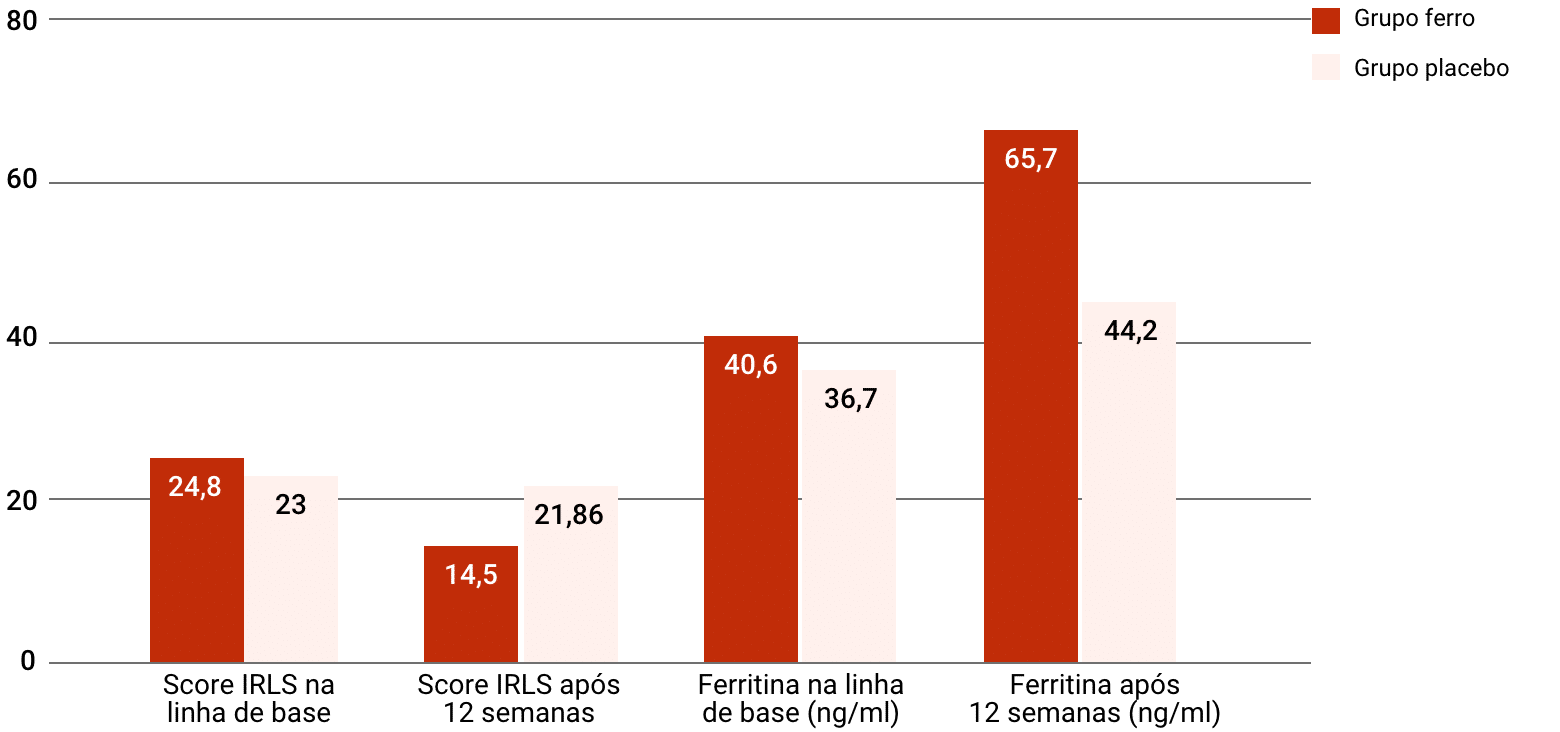
Valores de score IRLS e ferritina sérica na linha de base e após 12 semanas de tratamento ou placebo (adaptado de Wang et al., 2009).
Pesquisadores compararam a eficácia da suplementação de ferro com o pramipexol – medicamento utilizado para tratamento da SPI idiopática – em indivíduos com a condição e com deficiência de ferro. Durante 12 semanas, os voluntários receberam o medicamento ou o nutriente e foram acompanhados nas semanas 2, 4, 8 e 12.
Doze semanas depois, os scores IRLS foram menores em ambos os grupos, sem diferenças estatisticamente significativas. As taxas de resposta dos grupos foram idênticas.
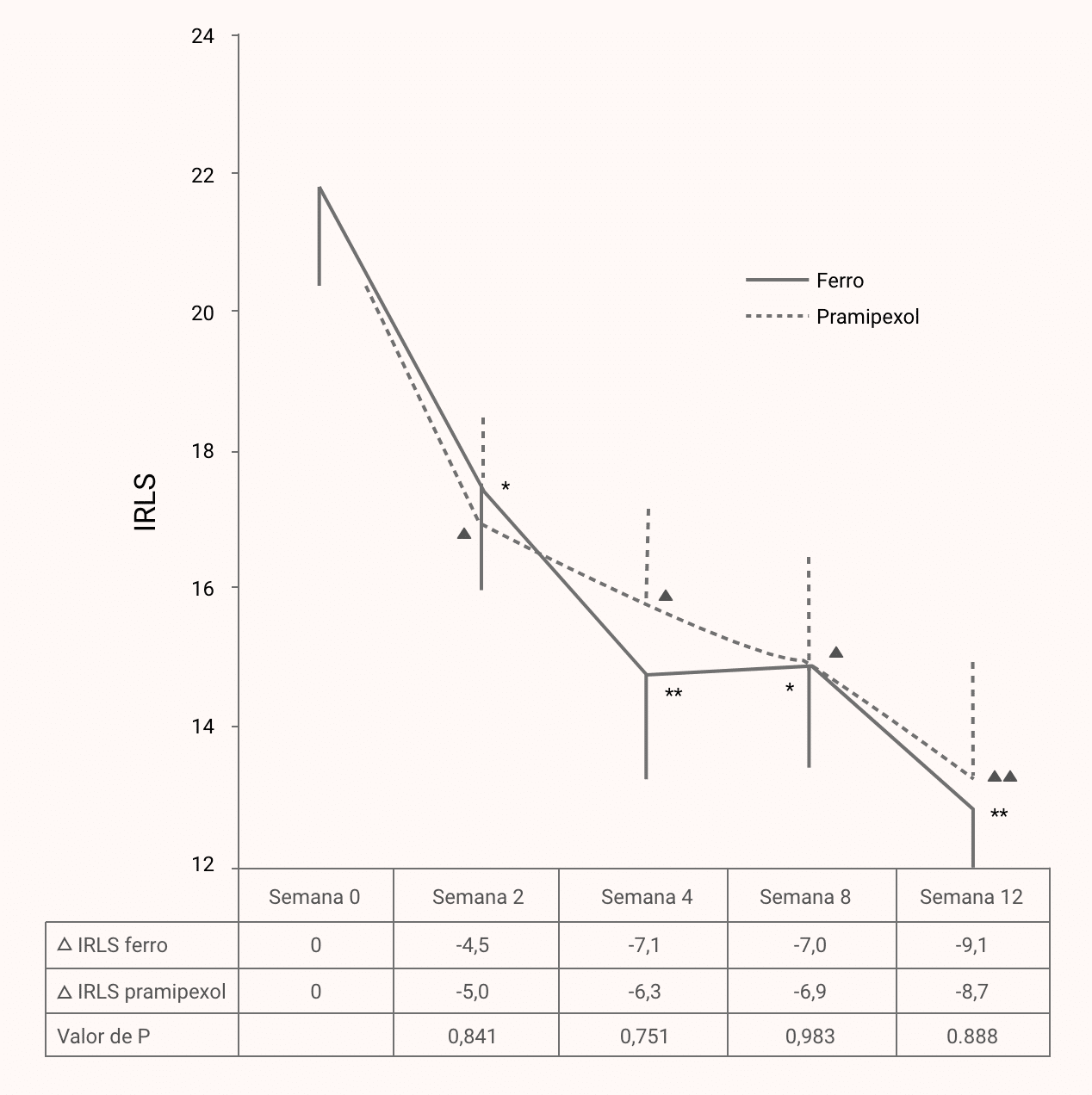
ΔIRLS: mudança média na pontuação do score IRLS ao longo das semanas. *P<0,05, **P<0,01 versus a linha de base
no grupo ferro; †P<0,05; ††P<0,01 versus a linha de base no grupo pramipexol (Lee et al., 2014).
Houve aumento significativo na ferritina sérica e hemoglobina na semana 12 no grupo que recebeu ferro, fato não verificado no grupo pramipexol.
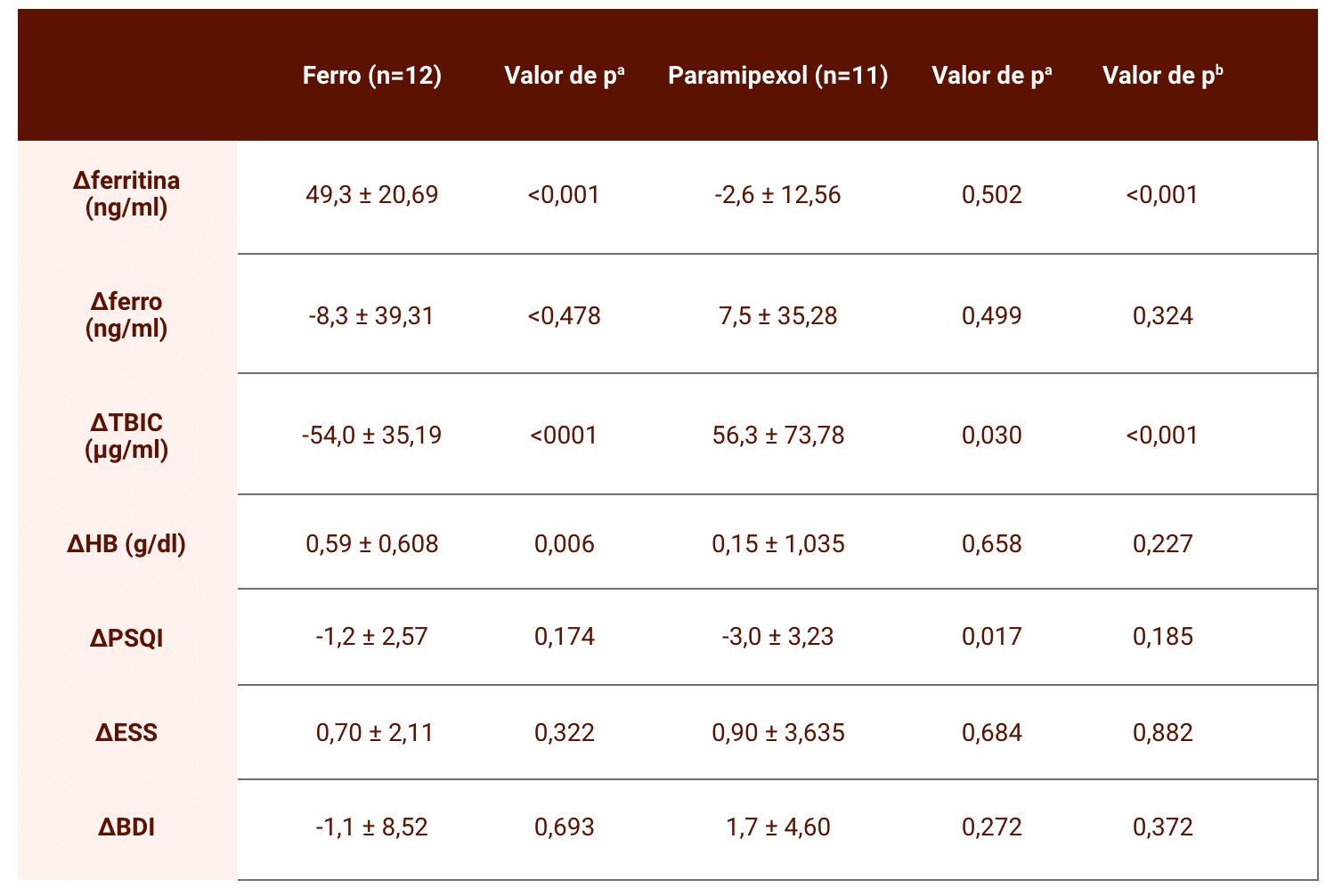
Alteração do estado do ferro e das variáveis clínicas entre o início e a semana 12 dentro de cada grupo e entre os dois grupos. BDI, Inventário de depressão de Beck; ESS, Escala de sonolência de Epworth; PSQI, Índice de qualidade do sono de Pittsburgh; TIBC, Capacidade total de ligação do ferro; Δ, diferença da pontuação média entre o início do estudo e a semana 12. a: Comparação entre o início do estudo e a semana 12 dentro de cada grupo e b: comparação entre os dois grupos (Lee et al., 2014).
Como conclusão, os pesquisadores ressaltam que o pramipexol não diferiu do ferro oral em relação à eficácia e velocidade da melhora da SPI. Porém, a questão levantada foi: há pacientes com ferritina sérica baixa cujos sintomas de SPI podem não se dever exclusivamente à DF, pois também houve melhora na sintomatologia com o tratamento com pramipexol.
Sabe-se que a SPI é mais prevalente em indivíduos com DF. Entretanto, as observações do estudo sugerem que os sintomas de SPI e DF podem ser explicados também por outros mecanismos. De acordo com os autores, estudos ressaltam que agonistas dopaminérgicos são eficazes, o que poderia explicar, em parte, a similaridade da eficácia entre o ferro oral e o pramipexol.
Terapia de ferro intravenosa
Uma pesquisa preliminar, multicêntrica e controlada por placebo avaliou a eficácia e segurança da carboximaltose férrica (FCM) na SPI. Quarenta e seis indivíduos receberam 500mg de FCM em duas doses, com intervalo de 5 dias entre elas, ou placebo.
Após 28 dias, a redução média da IRLS foi modesta, mas significativamente maior no grupo que recebeu FCM em comparação ao placebo (-8,9 versus -4,0; p=0,040). O Clinical Global Inventory Of Change (CGI-1) melhorou muito em 48,3% (versus 14,3%; p=0,004), assim como a qualidade de vida.
Quase metade (45%) dos pacientes que receberam ferro responderam ao tratamento, 29% apresentaram remissão no dia 28 e 25% continuaram livres de outros medicamentos para SPI 24 semanas após o fim do tratamento.
Ainda nesse contexto, a FCM foi avaliada no tratamento da SPI com anemia ferropriva em um estudo randomizado, duplo-cego e controlado por placebo. Na fase I, 1500mg de FCM ou placebo foram infundidos nos voluntários. Na fase II, foi realizado um acompanhamento de 52 semanas para aqueles que responderam ao tratamento na fase anterior.
Na sexta semana após a infusão, houve melhora significativa no grupo FCM, em comparação ao placebo, na pontuação IRLS (-13,47 versus +1,36). Também houve melhora na qualidade do sono em relação ao valor basal no grupo experimental. Mais da metade (61%) dos indivíduos permaneceram sem medicação para SPI no desfecho da Fase II, semana 52. Os autores destacam que o FCM é eficaz e seguro na dosagem de 1500mg em curto e longo prazo em pacientes com SPI e anemia ferropriva.
Conclusões
- A disfunção dopaminérgica é característica na fisiopatologia da SPI
- O ferro é coenzima para a síntese de dopamina, e níveis reduzidos de ferritina são mais comuns em indivíduos com SPI, especialmente mulheres;
- Depleção de ferro já foi verificada em áreas do SNC, correlacionando-se com a gravidade dos sintomas;
- A dosagem dos níveis de ferro deve ser realizada em pacientes com sintomas de SPI, fazendo reposição via oral ou endovenosa quando necessário;
- Evidências mostram melhora significativa nos sintomas da condição com a reposição do mineral, a curto e longo prazos, inclusive em indivíduos sem anemia;
- Mesmo na ausência de deficiência de ferro sérica, o fornecimento ao SNC pode estar comprometido;
- Dada a fisiopatologia da condição, agonistas dopaminérgicos se mostram eficientes no tratamento, atualmente utilizados como primeira linha terapêutica;
- A equivalência de tratamento entre ferro e pramipexol em indivíduos com deficiência indica que possivelmente os mecanismos envolvidos na sintomatologia da SPI abrangem outras questões além do ferro.
IMPORTANTE
Este material é de apoio técnico para prescritores e é proibida a sua divulgação para consumidores, nos termos do item 5.14 da RDC 67/2007.
Conteúdos relacionados
ALLEN, R.P. et al. MRI measurement of brain iron in patients with restless legs syndrome. Neurology, v. 56, n. 2, p. 263-265, jan. 2001.
ALLEN, Richard P. et al. Clinical efficacy and safety of IV ferric carboxymaltose (FCM) treatment of RLS: a multi-centred, placebo-controlled preliminary clinical trial. Sleep Medicine, v. 12, n. 9, p. 906-913, out. 2011.
ALLEN, Richard P.; EARLEY, Christopher J.. The role of iron in restless legs syndrome. Movement Disorders, v. 22, n. 18, p. 440-448, 2007.
EARLEY, Christopher J. et al. Ferritin Levels in the Cerebrospinal Fluid and Restless Legs Syndrome: effects of different clinical phenotypes. Sleep, v. 28, n. 9, p. 1069-1075, set. 2005.
GONZÁLEZ-PAREJO, Pedro et al. Effects of Dietary Supplementation in Patients with Restless Legs Syndrome: a systematic review. Nutrients, v. 16, n. 14, p. 2315, jul. 2024.
GUO, Shiyi et al. Restless Legs Syndrome: from pathophysiology to clinical diagnosis and management. Frontiers In Aging Neuroscience, v. 9, jun. 2017.
LEE, C. S. et al. Comparison of the efficacies of oral iron and pramipexole for the treatment of restless legs syndrome patients with low serum ferritin. European Journal Of Neurology, v. 21, n. 2, p. 260-266, nov. 2013.
RATNANI, Grisha; HARJPAL, Pallavi. Advancements in Restless Leg Syndrome Management: a review of physiotherapeutic modalities and their efficacy. Cureus, out. 2023.
WANG, James et al. Efficacy of oral iron in patients with restless legs syndrome and a low-normal ferritin: a randomized, double-blind, placebo-controlled study. Sleep Medicine, v. 10, n. 9, p. 973-975, out. 2009.
ZENG, Pengyu et al. Exploring the causes of augmentation in restless legs syndrome. Frontiers In Neurology, v. 14, set. 2023.








Comentários